سونوگرافی فولیکول تخمدان چیست؟
سونوگرافی فولیکول تخمدان که با نامهای «مانیتورینگ» یا «ردیابی فولیکول» نیز شناخته میشود، یک روش تصویربرداری غیرتهاجمی است که برای بررسی رشد و تکامل فولیکولهای تخمدانی در طول چرخه قاعدگی زنان استفاده میشود. این سونوگرافی معمولاً به صورت واژینال (ترانسواژینال) انجام میشود و تصاویر دقیقی از تخمدانها و رحم ارائه میدهد. هدف اصلی آن، کمک به تشخیص و درمان مشکلات باروری است.
در آغاز این مقاله، پادکستی شنیدنی با عنوان «نکته های مهم برای سونوگرافی فولیکول» برای شما همراهان عزیز اومایی آماده کردهایم. پیشنهاد میکنیم پیش از مطالعه ادامه مطلب، به این پادکست گوش دهید.
خانم دکتر فائزه یاری، متخصص زنان و زایمان، در این مورد میفرمایند:
«اگر برای سونوگرافی سایز فولیکول میخواین بیاین، و میخواین دقیقاً سایز فولیکولتون رو متوجه بشید، یکی اینکه توصیهمون اینه که سونوگرافیتون واژینال باشه تا خیلی میلیمتری و دقیق ببینیم، یکی هم اینکه حتماً قبل از مراجعه به سونوگرافی، برین و رودتون رو خالی کنید؛ یعنی اجابت مزاج داشته باشید. اینکه رودتون خالی باشه، کمک میکنه که شفافیت لگن خیلی بیشتر بشه. سونوگرافی رحم و تخمدان، سونوگرافی سهماهه اول بارداری و NT، با کیفیت خیلی خیلی بهتری انجام میشن.»
سونوگرافی فولیکول تخمدان برای چه مواردی استفاده میشود؟
پزشک از سونوگرافی فولیکول تخمدان برای بررسی و پایش جنبههای مختلف سلامت اندامهای تولیدمثل استفاده میکند. این موارد شامل موارد زیر هستند:
- تعداد فولیکولها در هر تخمدان
- اندازه و سرعت رشد هر فولیکول
- شناسایی فولیکول غالب (فولیکولی که قرار است تخمکگذاری کند)
- ضخامت لایه داخلی رحم (آندومتر) برای ارزیابی آمادگی رحم جهت بارداری
- زمانبندی دقیق تخمکگذاری برای افزایش شانس باروری
- بررسی وجود هرگونه ناهنجاری در تخمدانها یا رحم (مثل کیست، فیبروم یا ناهنجاریهای ساختاری)
فولیکولهای تخمدان چیستند؟
بسیاری از افراد به اشتباه فکر میکنند که فولیکول تخمدانی و تخمک (اووسیت) یکی هستند، در حالی که این دو با هم تفاوت دارند.فولیکول یک ساختار عملکردی و آناتومیکی در تخمدان است، در حالی که تخمک یک سلول است که در دیواره داخلی فولیکول رشد میکند و بالغ میشود.فولیکولها همچنین شامل سلولهای دیگری هستند که هورمون استروژن تولید میکنند؛ این هورمون برای رشد و بلوغ طبیعی تخمک ضروری است.تعداد تخمکها از بدو تولد مشخص است؛ به این معنی که زنان تعداد محدودی فولیکول دارند (معمولاً چند صد هزار) که با افزایش سن بهتدریج کاهش مییابد.در هر چرخه قاعدگی، گروهی از فولیکولها شروع به رشد میکنند، اما معمولاً تنها یکی از آنها به بلوغ کامل میرسد و تخمک خود را در زمان تخمکگذاری آزاد میکند.در هر چرخهی بعدی، معمولاً کیفیت تخمکها نسبت به قبل کمی پایینتر میشود. به همین دلیل است که زنان با افزایش سن با سختی بیشتری باردار میشوند و احتمال سقط جنین نیز بیشتر میشود.
چرا پایش فولیکولهای تخمدان اهمیت دارد؟
پایش فولیکولهای تخمدان به دلایل متعددی نقش کلیدی در باروری دارد:
- تعیین دقیقتر زمان تخمکگذاری
- تنظیم صحیح دوز و زمان مصرف داروهای باروری
- کاهش خطر بارداری چندقلویی در درمانهای ناباروری
- تشخیص مشکلاتی مانند کاهش ذخیره تخمدان یا اختلالات تخمکگذاری
- تعیین بهترین زمان برای انجام روشهایی مانند تلقیح داخل رحم (IUI) یا برداشت تخمک در لقاح آزمایشگاهی (IVF)
با پایش منظم رشد فولیکولها در هر چرخه قاعدگی، میتوان روزهای اوج باروری را با دقت بیشتری شناسایی کرد. این موضوع، شانس بارداری موفق را چه از طریق نزدیکی در زمان مناسب و چه از طریق درمانهای ناباروری، به میزان قابل توجهی افزایش میدهد.
چرا سونوگرافی فولیکول در IVF اهمیت دارد؟
ردیابی یا پایش فولیکولها (Follicular Tracking) در فرآیند لقاح آزمایشگاهی (IVF) نقش حیاتی دارد و کاربرد آن فراتر از تعیین زمان مناسب برای برداشت تخمک است. این روش در موارد زیر نیز اهمیت دارد:
- مدیریت داروها
پایش رشد فولیکولها و سطح هورمون استروژن به پزشکان این امکان را میدهد که تأثیر داروهای تحریک تخمکگذاری را ارزیابی کرده و در صورت نیاز، دوز داروها را برای پاسخ بهتر و کاهش خطر سندرم تحریک بیشازحد تخمدان (OHSS) تنظیم کنند.
- شخصیسازی درمان
با بررسی دقیق واکنش بدن هر بیمار به داروها، پزشکان میتوانند پروتکل IVF را بهصورت اختصاصی برای هر فرد تنظیم کرده و در صورت لزوم، برای چرخههای بعدی اصلاحاتی انجام دهند تا نتیجهی بهتری حاصل شود.
- افزایش تعداد تخمکهای قابل استفاده
پایش دقیق باعث میشود تعداد بیشتری تخمک بالغ با کیفیت بالا برداشت شود و در نتیجه احتمال دستیابی به جنینهای سالم بیشتر شود.
- کاهش احتمال لغو چرخه درمانی
نظارت مداوم روی رشد فولیکولها، خطر تکمیل نشدن چرخه درمان و لغو آن را کاهش میدهد و از فشار روحی و هزینههای اضافی جلوگیری میکند.
- افزایش نرخ موفقیت
پایش منظم میتواند با بهینهسازی بلوغ و رشد تخمکها، نرخ سقط جنین را کاهش داده و احتمال بارداری موفق و زایمان سالم را افزایش دهد.
- راهنمایی برای تصمیمات حیاتی
اطلاعات بهدستآمده از ردیابی فولیکولها، زمان مناسب برای تزریق هورمون آزادکننده تخمک و تعیین بهترین زمان برای برداشت تخمک را مشخص میکند.
- شناسایی زودهنگام مشکلات احتمالی
پایش منظم به پزشکان اجازه میدهد تا مشکلاتی مانند پاسخ ضعیف یا بیشازحد تخمدانها را در مراحل ابتدایی تشخیص دهند و مداخلات لازم را بهموقع انجام دهند.
در مجموع، سونوگرافی فولیکول با ارائه اطلاعات دقیق درباره رشد فولیکولها، بلوغ تخمکها و واکنش کلی تخمدان، نقشی کلیدی در افزایش شانس موفقیت IVF و رسیدن به بارداری سالم دارد.
آمادگی برای سونوگرافی پیگیری فولیکول چگونه است؟
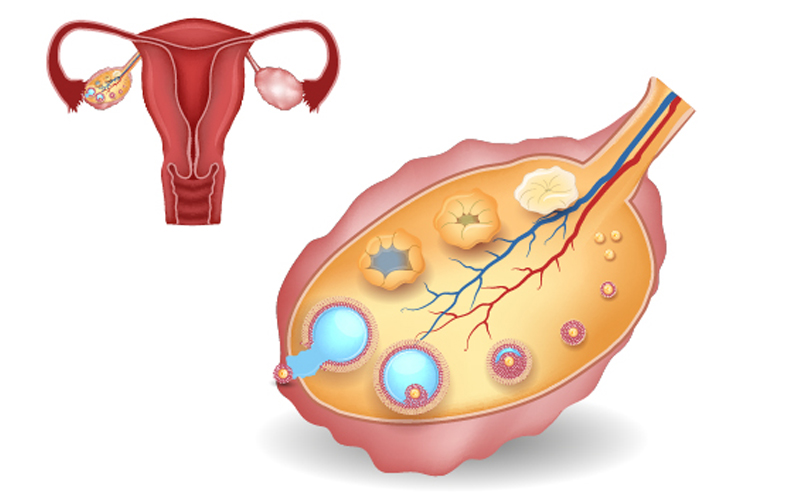
آمادگی برای سونوگرافی پیگیری فولیکول معمولاً بسیار ساده است:
- اگر سونوگرافی از راه واژن انجام شود، ممکن است از شما خواسته شود قبل از انجام آن، مثانه خود را خالی کنید.
- بهتر است لباس راحت و گشاد بپوشید.
- نیازی به ناشتا بودن یا رعایت رژیم غذایی خاص نیست.
- در طول سونوگرافی چه اتفاقی میافتد؟
- شما روی تخت معاینه دراز میکشید.
- یک پروب کوچک و روانکاریشده بهآرامی داخل واژن قرار میگیرد.
- پزشک اندازه و تعداد فولیکولهایی که در تخمدانها در حال رشد هستند را بررسی میکند. همچنین ضخامت لایه داخلی رحم (آندومتر) نیز اندازهگیری میشود.
- این بررسی معمولاً حدود ۱۰ تا ۱۵ دقیقه طول میکشد.
- در طول درمانهای باروری، این سونوگرافیها هر ۱ تا ۳ روز یکبار انجام میشوند تا رشد فولیکولها در پاسخ به داروها بررسی شود. زمانی که فولیکولها به اندازه کافی رسیدند، سونوگرافی نهایی که به آن «اسکن تحریک» یا «اسکن تریگر» گفته میشود، زمان مناسب برای تزریق داروی آزادسازی تخمک یا برداشت تخمک را مشخص میکند.
- در برخی از کلینیکها، همزمان با سونوگرافی آزمایش خون برای اندازهگیری سطح استروژن نیز انجام میشود، زیرا با رشد فولیکولها، سطح استروژن در خون افزایش مییابد و اطلاعات مهمی ارائه میدهد.
تفسیر نتایج سونوگرافی فولیکولی
پزشک نتایج را براساس چند عامل اصلی تفسیر میکند:
- اندازه فولیکولها
اندازه فولیکول نشاندهنده میزان بلوغ تخمک داخل آن است. فولیکولهای بزرگتر معمولاً تخمکهای بالغتری دارند.فولیکولها در پهنترین قسمت خود اندازهگیری میشوند. اندازه ایدهآل قبل از برداشت تخمک بین ۱۶ تا ۲۲ میلیمتر است.فولیکولهای خیلی کوچک ممکن است نشاندهنده تخمکهای نارس باشند که هنوز به زمان نیاز دارند. فولیکولهای بیش از حد بزرگ هم ممکن است نشاندهنده تخمکهای بیش از حد رسیده باشند که ممکن است زودتر از موعد تخمکگذاری کنند.
- تعداد فولیکولها
- تعداد فولیکولها، نشاندهنده ذخیره تخمدانی و واکنش به داروها است.
- داشتن ۱۰ فولیکول بالغ یا بیشتر واکنش خوب محسوب میشود. کمتر از ۳ فولیکول بالغ، پاسخ ضعیف در نظر گرفته میشود.
- تعداد بسیار زیاد فولیکول میتواند خطر سندرم تحریک بیش از حد تخمدان (OHSS) را افزایش دهد.
- ضخامت لایه آندومتر (رحم)
ضخامت آندومتر برای لانهگزینی جنین اهمیت دارد. ضخامت مناسب معمولاً ۸ میلیمتر یا بیشتر در زمان تزریق نهایی است.اگر ضخامت کم باشد، ممکن است لانهگزینی دچار مشکل شود. اگر بیش از حد ضخیم باشد، ممکن است با سندرم تخمدان پلیکیستیک (PCOS) مرتبط باشد.
- سطح استروژن
استروژن با رشد فولیکولها افزایش مییابد. سطح استروژن باید در طول دوره درمان بهتدریج بالا رود.مقدار زیاد استروژن ممکن است نشاندهنده خطر OHSS باشد، و سطح پایین آن ممکن است نشاندهنده پاسخ ضعیف به دارو باشد.
سونوگرافی ایدهآل چگونه است؟
نتایج بسته به مرحله درمان و پاسخ فردی متفاوت است، اما بهطور کلی:
- اسکن پایه (Baseline Scan)
در ابتدای سیکل و قبل از شروع داروها انجام میشود. هدف:
- بررسی تعداد فولیکولهای اولیه (AFC)
- اطمینان از اینکه تخمدانها فعال نیستند
- بررسی نازکی طبیعی آندومتر
- سطح پایین هورمون استروژن
- ۵ تا ۷ روز بعد از تحریک
- فولیکولها شروع به رشد میکنند و به حدود ۱۰ میلیمتر میرسند.
- ممکن است یکی از فولیکولها پیشرو شده و به ۱۲ میلیمتر برسد.
- ضخامت رحم به حدود ۵ میلیمتر میرسد.
- سطح استروژن افزایش مییابد.
سونوگرافی نهایی قبل از تزریق تریگر
- چندین فولیکول بین ۱۶ تا ۲۲ میلیمتر باید رشد کرده باشند.
- حداقل یکی از آنها باید به ۱۸ میلیمتر رسیده باشد.
- آندومتر باید حداقل ۸ میلیمتر ضخامت داشته باشد و ظاهری سهلایه (مثل ساندویچ) داشته باشد.
- سطح استروژن باید با تعداد و اندازه فولیکولها همخوانی داشته باشد.
سونوگرافی فولیکولی چه مشکلاتی را میتواند شناسایی کند؟
پاسخ ضعیف: رشد کم یا عدم رشد فولیکولها همراه با سطح پایین استروژن
پاسخ بیش از حد: رشد تعداد زیادی فولیکول که ممکن است باعث OHSS شود
بلوغ زودرس (Luteinisation): افزایش ناگهانی LH قبل از تزریق، که ممکن است باعث بالغ شدن زودرس تخمکها شود
نازکی آندومتر: که ممکن است باعث عدم لانهگزینی شود
کیست تخمدان: که ممکن است باعث لغو یا تغییر نوع درمان شود
پزشک براساس نتایج سونوگرافی، درمان شما را تنظیم میکند.
اگر نتیجهی سونوگرافی من غیرطبیعی بود، چه کارهای بعدی میتوانم انجام دهم؟
پزشک شما رشد فولیکولها، ضخامت پوشش رحم، سطح استروژن و هر مشکل احتمالی در سونوگرافی را بررسی میکند و سپس راهنماییهای لازم را به شما ارائه میدهد:
ادامه پیگیری:
اگر فولیکولها هنوز در حال رشد باشند، باید پس از ۱ تا ۳ روز برای سونوگرافی بعدی مراجعه کنید تا روند رشد آنها بررسی شود.
تنظیم داروها:
ممکن است دوز داروهای باروری تغییر کند تا رشد فولیکولها بهتر شود یا از پاسخ بیش از حد جلوگیری شود.
زمانبندی تزریق هورمون محرک یا برداشت تخمک:
وقتی فولیکولها به اندازه کافی برسند، تزریق محرک یا عمل برداشت تخمک در ۳۶ ساعت آینده انجام خواهد شد.
لغو چرخه درمان:
اگر تعداد فولیکولها کم باشد، پوشش رحم نامناسب باشد یا خطر عوارضی مثل سندرم بیشتحریک تخمدان (OHSS) وجود داشته باشد، ممکن است چرخه درمان متوقف شود.
فریز تخمک:
اگر پاسخ فولیکولی بیش از حد باشد یا مشکلاتی مانند بلوغ زودرس فولیکولها رخ دهد، ممکن است توصیه به فریز تخمک شود. انتقال جنین فریز شده میتواند در زمان مناسب بعدی با آمادهسازی هورمونی انجام شود.آگاهی از نتایج سونوگرافی فولیکولی به شما کمک میکند که بدانید در طول چرخه IVF یا IUI چه انتظاراتی داشته باشید. حتماً نتایج خود را با پزشک خود به طور کامل بررسی کنید و سوالات خود را بپرسید. پیگیری رشد فولیکولها و پاسخ بدن به درمان، شما را به یک بیمار آگاه و همراه تبدیل میکند.
سوالات متداول
آیا سونوگرافی فولیکولی درد دارد؟
معمولاً دردناک نیست، ولی ممکن است هنگام وارد کردن پروب داخل واژن کمی احساس ناراحتی کنید.
دیدن فولیکولها روی تخمدان به چه معناست؟
وجود فولیکولها نشاندهنده فعالیت تخمدانها است. تعداد و اندازه فولیکولها اطلاعاتی درباره ذخیره تخمدان و روند چرخه به دست میدهد.
تعداد طبیعی فولیکولها در هر تخمدان چقدر است؟
این عدد بسته به سن و شرایط فرد متفاوت است، اما معمولاً ۵ تا ۱۰ فولیکول کوچک (آنترال) در هر تخمدان طبیعی محسوب میشود.
چند فولیکول در سونوگرافی طبیعی است؟
در چرخه طبیعی معمولاً یک فولیکول غالب و چند فولیکول کوچکتر دیده میشود. در درمانهای باروری تعداد فولیکولها بسته به نوع تحریک متفاوت است.
چند فولیکول نشاندهنده PCOS است؟
PCOS معمولاً با وجود ۱۲ یا بیشتر فولیکول با اندازه ۲ تا ۹ میلیمتر در هر تخمدان یا حجم تخمدان بیش از ۱۰ میلیلیتر مشخص میشود.
اگر پوشش رحم نازک باشد، پزشک داروهای من را چگونه تنظیم میکند؟
پزشک ممکن است استروژن تجویز کند یا دوز داروهای باروری را افزایش دهد تا ضخامت پوشش رحم افزایش یابد.
اگر فولیکولها در سونوگرافی نهایی خیلی کوچک باشند، چه اتفاقی میافتد؟
ممکن است دوره تحریک دارویی شما طولانیتر شود یا دوز داروها تغییر کند تا رشد فولیکولها بهبود یابد.
اگر اندازه فولیکولها نزدیک به حد مرزی باشد، چه زمانی باید تزریق محرک انجام شود؟
تصمیم تزریق محرک بر اساس چند عامل از جمله اندازه فولیکول، ضخامت پوشش رحم و سطح هورمونها گرفته میشود. پزشک زمان مناسب را با توجه به شرایط شما تعیین میکند.